Болезнь Лайма передается при укусе клеща, зараженного бактериями, называемыми «бореллиями» (Borrelia garinii, B. afzeli, B. burgdorferi и т. д.). Даже после нескольких недель лечения антибиотиками некоторые люди с этим заболеванием продолжают испытывать симптомы, которые иногда изнурительны. Новая работа предполагает, что мертвые фрагменты Borrelia burgdorferi сохраняются в организме и продолжают вызывать воспаление в центральной и периферической нервной системе.
Передается клещом, зараженным бактериями Borrelia. Болезнь Лайма является основной трансмиссивной патологией в Соединенных Штатах и северном полушарии. Укус клеща чаще всего сопровождается появлением кожной сыпи под названием «мигрирующая эритема», сопровождающейся лихорадкой, головной болью и недомоганием. Могут быть затронуты и другие органы, такие как сердце, суставы, центральная и периферическая нервная система.
В большинстве случаев и при ранней диагностике болезнь Лайма лечится (успешно) антибиотиками. Однако примерно у 10-35 % пациентов, получавших лечение по поводу мигрирующей эритемы или ранних стадий болезни Лайма, наблюдаются стойкие симптомы (часто в течение 6-12 месяцев наблюдения). Эти люди испытывают боль, усталость и нарушение когнитивного мышления - состояние, известное как постлечебный синдром болезни Лайма (PMPSS).
В предыдущих исследованиях исследователи из Тулейнского университета в Луизиане показали, что нежизнеспособные Borrelia burgdorferi могут индуцировать нейровоспаление (воспаление в нервной системе) и апоптоз - или запрограммированную гибель клеток - в клеточной линии олигодендроцитов. к центральной нервной системе. В этом последующем исследовании они проанализировали влияние останков B. burgdorferi на два типа эксплантатов макаки: лобную кору головного мозга (центральная нервная система) и ганглий задних корешков позвоночника (центральная нервная система).). Только живые бактерии и среда служили в качестве положительного и отрицательного контроля соответственно.
Больше воспалительных маркеров, индуцированных нежизнеспособными бактериями
Как и живые бактерии, нежизнеспособные B. burgdorferi индуцировали значительные уровни нескольких медиаторов воспаления в лобной коре и в ганглиях дорсальных корешков. Однако исследователи обнаружили, что маркеры воспаления были в несколько раз выше в образцах, подвергшихся воздействию нежизнеспособных B. burgdorferi, чем в образцах, подвергшихся воздействию живых бактерий, особенно маркеры IL-6, CXCL8 и CCL2.
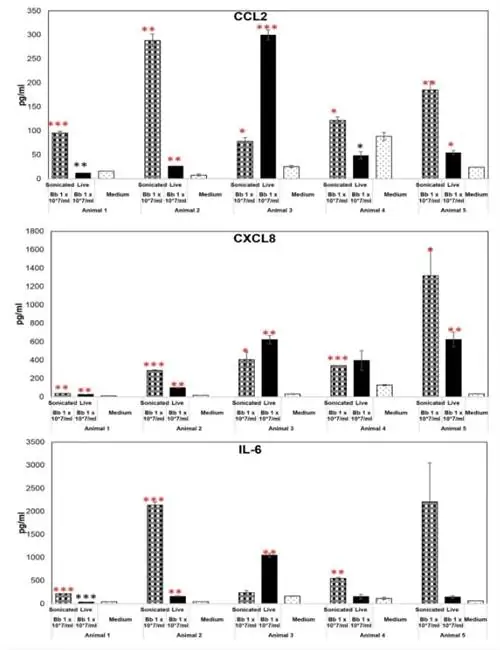
Кроме того, мертвые бактерии также вызывали гибель клеток нейронов в головном мозге: остатки B. burgdorferi индуцировали значительный уровень апоптоза в лобной коре и в дорсальном ганглии корешка. Апоптоз был ограничен некоторыми клетками ганглия, в то время как отчетливый апоптоз нейронов был также обнаружен в большинстве тканей лобной коры. Последний помогает координировать движения, организовывать мысли и контролировать рабочую память. Это интересное открытие, чтобы узнать происхождение SPTML.
«Поскольку нейровоспаление лежит в основе многих неврологических расстройств, постоянное воспаление в головном мозге из-за этих неразрешенных фрагментов может иметь долгосрочные последствия для здоровья», - говорит иммунолог Гита Партасарати.
«Сохранение симптомов у некоторых пациентов после лечения указывает на то, что у части этих пациентов причиной могут быть фрагменты B. burgdorferi в нервной системе», - пишут исследователи. Остается выяснить, почему организм этих больных не уничтожает нежизнеспособные бактерии после лечения. Новые знания по этому вопросу также могут привести к разработке лекарств, способных воздействовать на эти остатки и облегчать симптомы MLPS.
